Što je više ljudi u nekoj regiji vakcinisano, to je manja mogućnost da se bolest protiv koje su vakcinisani pojavi. To je zato što patogen (virus, bakterija) ima manju mogućnost da nekog inficira i smanjuje se mogućnost prenosa bolesti. Ovaj fenomen zovemo kolektivni imunitet.
Kolektivni imunititet (grupni imunitet, eng. “herd immunity”) je efekat koji se javlja ukoliko je veći dio jedne populacije imuniziran protiv neke infektivne bolesti. To je indirektni oblik zaštite od zaraznih bolesti. Procenat populacije koji mora biti vakcinisan da bi se postigao ovaj efekat varira od bolesti do bolesti, ali mora biti visok.
Ovdje govorimo isključivo o kolektivnom imunitetu koji populacija stječe vakcinacijom. Kolektivni imunitet kao efekat prokuženosti populacije divljim sojem virusa se dobija jako teško i uz velike žrtve.
Kolektivni imunitet mora biti visok kod morbila, jer se radi o izuzetno zaraznoj virusnoj bolesti: jedna zaražena osoba može zaraziti u prosjeku 12-18 drugih osoba. Virus morbila može preživjeti 2h izvan domaćina (u ovom slučaju, čovjeka), što je relativno kratko, ali sasvim dovoljno da virus zarazi nekoga čak i kada je osoba-nositelj virusa izašla iz prostorije. Zbog toga, da bi došlo do efekta kolektivnog imuniteta, procenat obuhvata imunizacijom na morbile mora biti oko 95% ili veći.
Gripa je mnogo manje infektivna bolest – u prosjeku jedna osoba zaražena gripom zarazi još 2 osobe. Stoga procenat obuhvata imunizacijom na sezonski grip može biti i niži, a da se postigne kolektivni imunitet populacije.
Zbog čega je važno postizanje kolektivnog imuniteta? Pogledajmo sliku:
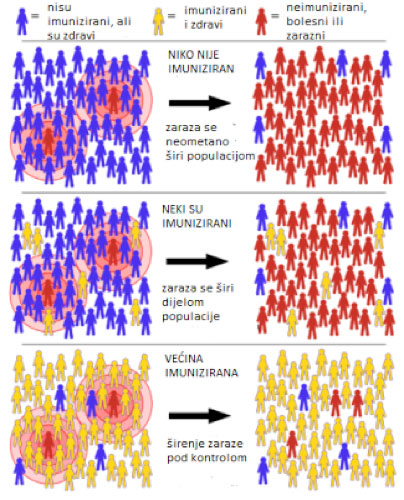
Animaciju efekta kolektivnog imuniteta možete pogledati ovdje. Još jednu simulaciu ovog efekta možete naći i ovdje, a odnosi se na različite uslove epidemije.
Zašto je kolektivni imunitet važan?
Svi ljudi u jednoj populaciji ne mogu biti imunizirani, čak i ako se radi o najboljem zdravstvenom sistemu. Naime, nekad neko ne smije biti imuniziran. U ovisnosti o kojoj se vakcini radi, neke vakcine ne smiju primiti djeca koja imaju teške alergijske reakcije na neki od sastojaka vakcina, bilo da se radi o antibiotiku u vakcini, koji štiti preparat od kvarenja bilo o nekom proteinu.
Također, nekada neko ne smije primiti vakcinu zbog supresije imunološkog sistema, naročito ako se radi o oslabljenim, ali živim uzročnicima. To su osobe koje imaju HIV, osobe koje primaju terapiju za kancer te osobe koje primaju imunosupresivne lijekove, zbog, primjerice, transplantacije organa ili koštane srži. Nažalost, među tim osobama su i djeca.
Također, određene kategorije neurorizične djece ne smiju primiti vakcinu. Tu su i trudnice za neke vakcine, naročito za vakcinu protiv rubeole.
Ako ne postoji visok obuhvat imunizacije i izbije epidemija, ove osobe su u opasnosti. Međutim što je veći obuhvat imunizacijom tj. stepen procijepljenosti stanovništva, to je i manja vjerovatnoća da će ove ugrožene osobe doći u kontakt sa uzročnikom koji može ugroziti njihovo zdravlje i kvalitet života.
Nekad možemo čuti pitanje “kako moje nevakcinisano dijete može ugroziti tvoje vakcinisano?”. Vakcine, premda su najefikasniji oblik zaštite od nekih infektivnih bolesti, nisu savršene te se nekad može desiti i da vakcinisana osoba ne razvije imunitet. Zbog toga neko ko je vakcinisan ipak, ali veoma rijetko, može dobiti bolest protiv koje je vakcinisan.
Još jednom treba naglasiti da su ovo rijetki slučajevi – ponekad se to događa i često je u pitanju ljudska greška: nepažnja u sprovođenju hladnog lanca čuvanja vakcina, pri čemu se uzročnik ubije i onda tijelo, imunizirano takvom vakcinom, ne odreaguje. Ovo su stvari koje zdravstveni sistem jedne zemlje treba strogo kontrolisati i zaista se to i čini.
Efikasnost vakcina i kolektivni imunitet
Također, niti jedna vakcina nije 100% efikasna, nego se efikasnost kreće u dijapazonu 90-98%. Ako je vakcina efikasna 97%, kao primjerice vakcina protiv rubeole (preciznije, komponenta MRP vakcine na rubeolu), to ipak znači da od 10 vakcinisanih njih 3 ipak može oboljeti, ukoliko nema kolektivnog imuniteta koji te osobe indirektno štiti. Ovo, treba naglasiti, ne ruši doktrinu imunologije i potrebno je poznavati statističke modela u epidemiologiji te uključiti mnogo drugih informacija da bi se shvatilo kako navedeni slučaj nije dokaz neefikasnosti vakcina. O tome ćemo pričati više.
Dakle, insistiranje na vakcinaciji jeste ujedino i napor da se spriječi infekcija onih kategorija stanovništva koje zbog nekog razloga ne mogu primiti vakcinu. Kolektivnim imunitetom štitimo male bebe koje još nisu primile vakcinu (bebe imaju imunitet od majke na neke uzročnike, koji traje otprilike godinu dana), teško bolesne, te starije ljude, one koji nisu primili vakcinu jer u njihovo vrijeme vakcine za neke bolesti nisu bile razvijene. Dakle – vakcinacijom štitimo ugrožene kategorije stanovništva. Nevakcinisati svoje dijete je čin kojim se ugrožava ono dijete koje ne smije primiti vakcinu.
Na ovome se zasniva i cocooning strategija, kada se vakcinišu osobe iz najbliže okoline osjetljivih osoba koje ne mogu primiti vakcinu.
Koliki mora biti procenat procijepljenosti da bi se formirao efekat kolektivnog imuniteta?
Ovaj procenat ovisi o vrsti uzročnika tj. bolesti.
Ovu se neki podaci o stepenu procijepljenosti stanovništva da bi se postigao efekat kolektivnog imuniteta:
-morbili 95%;
-veliki kašalj (pertusis) 92-94%;
-difterija 83-86%;
-rubeola 83-86%
-polio 85-86%;
-zauške 80%;
-velike boginje (variola vera, eradicirane) 80-86%. (Izvor: PBS)

Izvor: Cijepljenje/vakcinacija
Tetanus nije zarazna bolest, premda je infektivna, te se u slučaju ove bolesti ne može govoriti o kolektivnom imunitetu.
Zahvaljujući efektu kolektivnog imuniteteta, eradicirane se velike boginje (variola vera), a čovječanstvo je na putu da eradicira i polio. Treći dobar kandidat za eradikaciju jesu morbili. Međutim, zbog rastućeg nepovjerenja u vakcine usljed propagande antiveks pokreta, eradiciranje polia je usporeno, a morbila u krizi.
Uprkos tome što antivakcinalni pokret dovodi u pitanje postojanje efekta kolektivnog imuniteta, eradikacija (iskorjenjivanje) velikih boginja je krunski dokaz da ovaj efekat postoji.
Sam termin potječe sa početka prošlog vijeka, iz 1923. godine, ali sve do prije par decenija nije šire upotrebljavan, sve do ere diskusija o mogućnostima eradikacije nekih zaraza. Modeliranje efekata kolektivnog imuniteta te širenja zaraze nisu izmišljotina, nego se radi o strogo matematičkim-statističkim modelima.
Postizanje kolektivnog imuniteta putem imunizacije – vakcina je brži, sigurniji, jeftiniji način kontrole zaraznih bolesti od karantina i svih onih mjera koje treba provesti u slučaju epidemije.
Postizanje kolektivnog imuniteta bez imunizacije, zarazom od cirkulirajućeg soja “divljeg virusa” je, s druge strane, riskantna taktika nošenja s epidemijom jer zaraza ovakvim sojem virusa iz prirode može imati veliku smrtnost.
Primjerice, taktika stvaranja kolektivnog imuniteta prirodnom zarazom s COVID-19 (tj. virusom SARS-CoV-2) nije dobra ideja i previše je riskantna, tim prije što se pokazalo kako oni koji prebole ovu bolest mogu ponovo da se inficiraju. Čak su zabilježeni slučajevi teže kliničke slike i smrtni slučajevi nakon reinfekcije s COVID-19.
Postizanje kolektivnog imuniteta vakcinacijom je daleko sigurnije.
Autor: Jelena Kalinić, MA, biolog, naučna novinarka, Društvo za promociju “Prirodnih nauka “Nauka i svijet”, posjeduje WHO infodemic manager certifikat i Health metrics Study design & Evidence based medicine trening. Dobitnica EurekaAlert (AAAS) Felowship 2020. za naučne novinare. Short -runner, drugo mjesto u izboru za European Science journalist of the year za 2022. godinu.